عفونت هلیکوباکتر؛ عفونتی که به جان معده میفتد و نیمی از مردم جهان به آن مبتلا هستند
هلیکوباکتر از شایعترین عفونتهای باکتریایی مزمن است و حدود نیمی از جمعیت جهان به این باکتری آلودهاند.
شایانیوز- هلیکوباکتر پیلوری یکی از شایعترین عفونتهای باکتریایی مزمن در انسان است؛ میکروارگانیسمی مارپیچ شکل، گرمِ منفی و مقاوم به اسید که توانایی بینظیری در بقا و کلونیزه کردن محیط بسیار اسیدی معده دارد. برآوردهای علمی نشان میدهد که حدود نیمی از جمعیت جهان به این باکتری آلودهاند، هرچند توزیع آن به شدت وابسته به شرایط اقتصادی–اجتماعی، بهداشت عمومی، کیفیت آب آشامیدنی و تراکم جمعیت است. کشورهای در حال توسعه، از جمله بخشهایی از خاورمیانه، آسیا و آفریقا، شیوع به مراتب بالاتری نسبت به کشورهای صنعتی دارند.
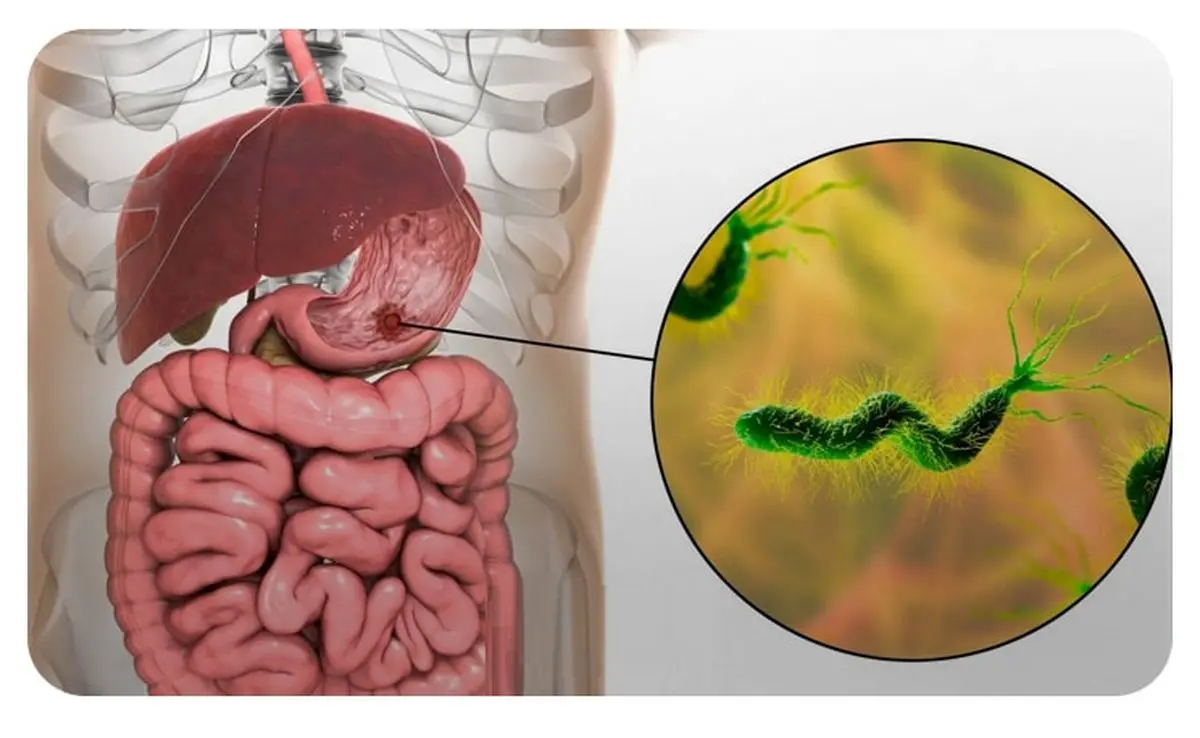
کشف هلیکوباکتر پیلوری و تحول در درک بیماریهای معده
تا دهههای پایانی قرن بیستم، تصور غالب پزشکی این بود که زخم معده و اثنیعشر عمدتاً ناشی از استرس، مصرف غذاهای تند یا افزایش اسید معده است. این دیدگاه با کشف انقلابی بری مارشال و رابین وارن در دهه ۱۹۸۰ دگرگون شد؛ آنها نشان دادند که یک باکتری خاص میتواند عامل اصلی التهاب مزمن معده و زخمهای گوارشی باشد. این کشف که بعدها جایزه نوبل پزشکی را نیز به همراه داشت، نه تنها فهم علمی بیماریهای گوارشی را متحول کرد، بلکه مسیر درمان را از کنترل صرف اسید معده به ریشهکنی عامل عفونی تغییر داد.
ویژگیهای زیستی و چگونگی بقا در محیط اسیدی معده
هلیکوباکتر پیلوری به واسطه تولید آنزیم اورهآز قادر است اوره موجود در شیره معده را به آمونیاک و دیاکسید کربن تجزیه کند. آمونیاک حاصل، محیط اطراف باکتری را قلیایی کرده و امکان بقای آن را در اسید معده فراهم میسازد. علاوه بر این، شکل مارپیچی و وجود تاژکها به باکتری اجازه میدهد در لایه موکوسی پوشاننده دیواره معده نفوذ کند؛ جایی که اسید کمتر است و دسترسی سیستم ایمنی نیز محدودتر میشود. این ویژگیها سبب میشوند عفونت اغلب مزمن و طولانی مدت باشد، مگر آنکه به طور هدفمند درمان شود.
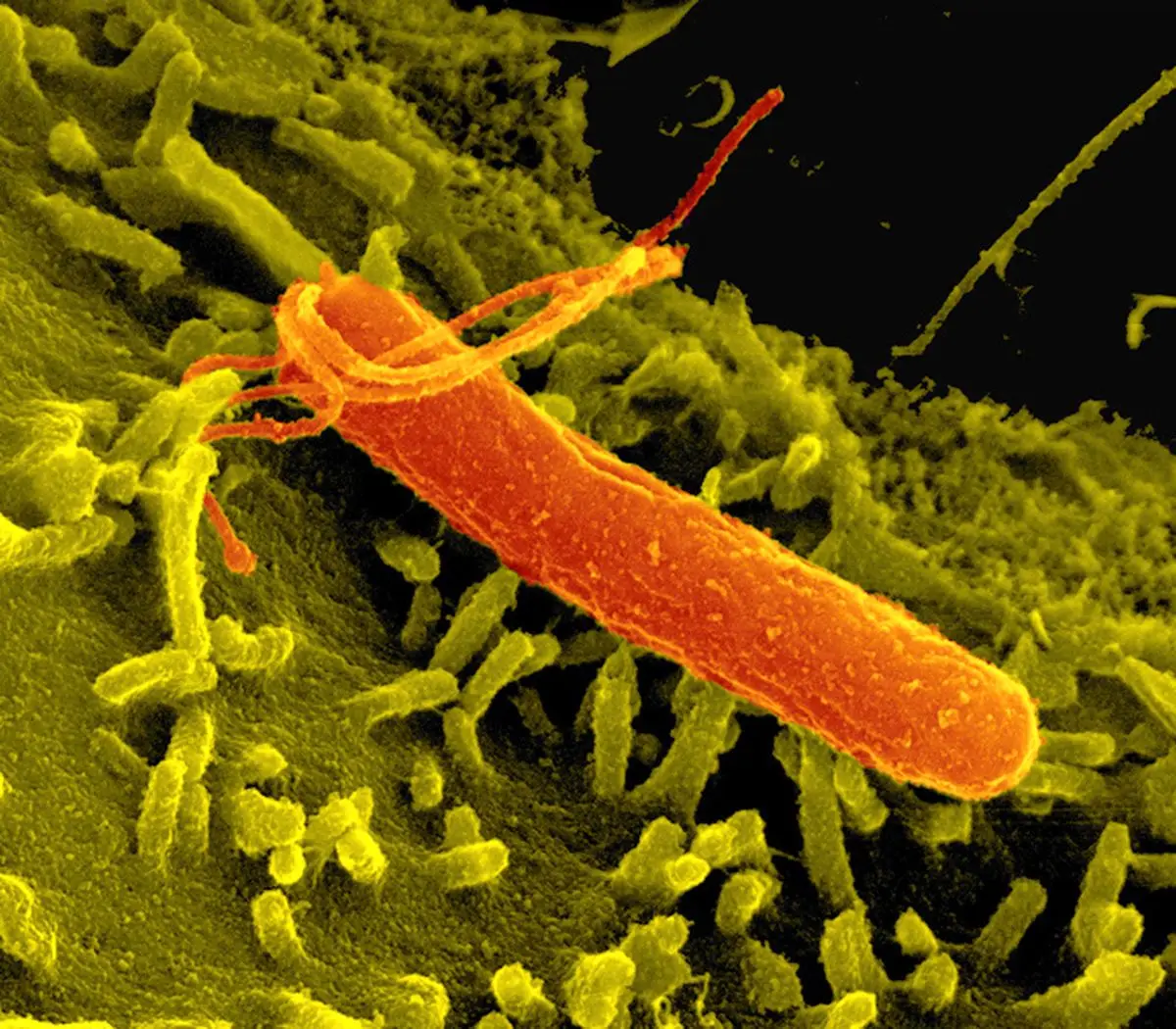
راههای انتقال و عوامل خطر
انتقال هلیکوباکتر پیلوری معمولاً از طریق دهانی–دهانی یا مدفوعی–دهانی رخ میدهد. مصرف آب یا غذای آلوده، بهداشت ضعیف دستها، استفاده مشترک از ظروف غذاخوری، و زندگی در محیطهای پرجمعیت از مهمترین عوامل خطر محسوب میشوند. اغلب عفونت در دوران کودکی رخ میدهد و در صورت عدم درمان، تا بزرگسالی باقی میماند. نکته مهم آن است که ابتلا لزوماً به معنای بروز علائم فوری نیست و بسیاری از افراد سالها بدون علامت باقی میمانند.
علائم بالینی؛ از بیعلامتی تا بیماریهای جدی
طیف تظاهرات بالینی هلیکوباکتر پیلوری بسیار گسترده است. در بسیاری از افراد، عفونت کاملاً بدون علامت باقی میماند. با این حال، در بخشی از مبتلایان، التهاب مزمن مخاط معده (گاستریت) ایجاد میشود که میتواند با علائمی مانند درد یا سوزش اپیگاستر، نفخ، تهوع، آروغ زدن مکرر و احساس پری زودرس همراه باشد. در موارد پیشرفتهتر، این التهاب زمینهساز زخم معده یا زخم اثنیعشر میشود که ممکن است به خونریزی گوارشی، کم خونی و حتی سوراخ شدن دیواره معده بینجامد.
روشهای تشخیص؛ از آزمایش تنفس تا آندوسکوپی
تشخیص هلیکوباکتر پیلوری بر اساس شرایط بالینی بیمار میتواند به روشهای غیر تهاجمی یا تهاجمی انجام شود. از جمله روشهای غیر تهاجمی میتوان به آزمایش تنفس اوره، آزمایش آنتیژن مدفوع و آزمایشهای سرولوژیک اشاره کرد. در بیمارانی که نیاز به بررسی دقیقتر دارند؛ به ویژه افراد بالای یک سن مشخص یا دارای علائم هشدار آندوسکوپی همراه با نمونهبرداری و بررسی بافتشناسی یا تست اورهآز سریع انجام میشود.
درمان و چالش مقاومت آنتیبیوتیکی
درمان استاندارد هلیکوباکتر پیلوری مبتنی بر ترکیب چند دارو است؛ معمولاً شامل یک مهارکننده پمپ پروتون برای کاهش اسید معده و دو یا سه آنتیبیوتیک برای ریشهکنی باکتری. با این حال، یکی از چالشهای مهم سالهای اخیر، افزایش مقاومت آنتیبیوتیکی است که موجب کاهش موفقیت برخی رژیمهای درمانی کلاسیک شده است. به همین دلیل، انتخاب رژیم درمانی مناسب باید بر اساس الگوهای مقاومت منطقهای و سابقه مصرف آنتیبیوتیک بیمار انجام شود.
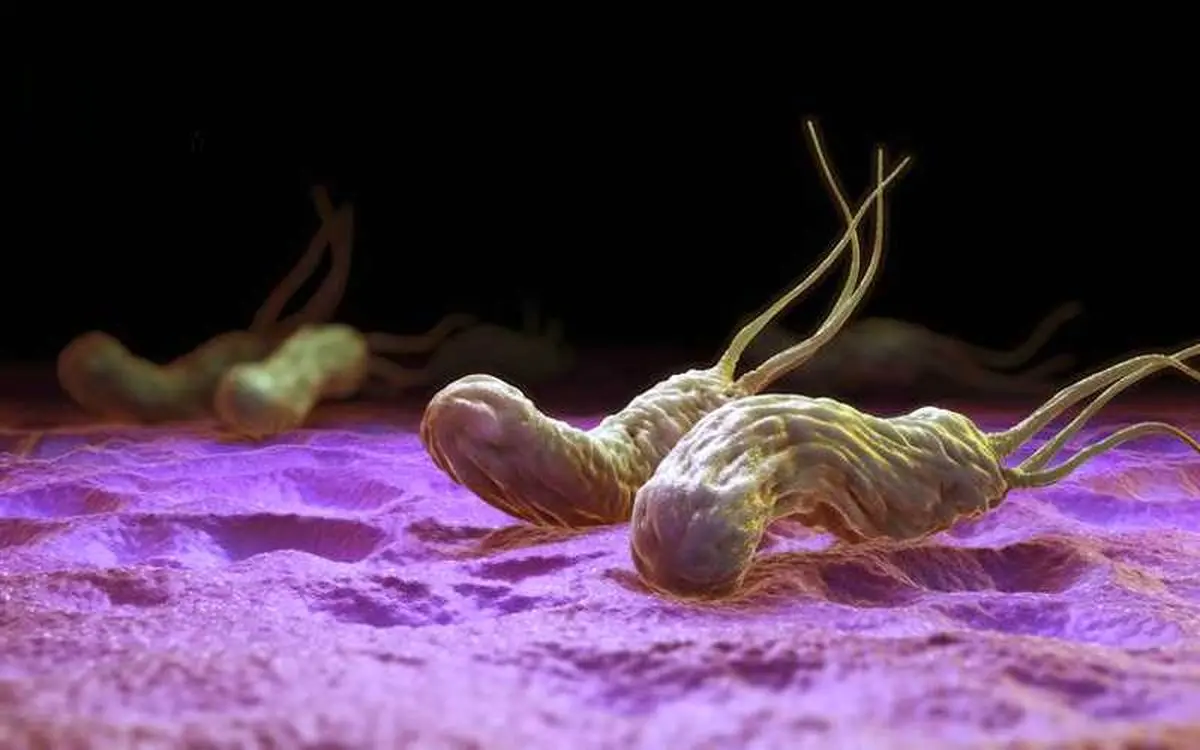
پیشگیری و اهمیت آگاهی عمومی
با وجود شیوع بالا، راهکارهای پیشگیری از هلیکوباکتر پیلوری عمدتاً بر بهبود بهداشت فردی و عمومی، مصرف آب سالم، شستشوی مناسب دستها و ارتقای آگاهی عمومی متمرکز است. تشخیص به موقع و درمان مؤثر نه تنها علائم گوارشی را بهبود میبخشد، بلکه در سطح کلان میتواند نقش مهمی در کاهش بروز زخمهای گوارشی و سرطان معده ایفا کند.
چه افرادی باید حتماً از نظر هلیکوباکتر پیلوری بررسی شوند؟
با وجود شیوع بالای هلیکوباکتر پیلوری و بیعلامت بودن بسیاری از موارد، دستورالعملهای بالینی بینالمللی تأکید میکنند که در برخی گروهها، انجام آزمایش و در صورت مثبت بودن، درمان ریشهکنی ضروری است. این گروهها شامل افرادی هستند که سابقه زخم معده یا زخم اثنیعشر دارند یا در گذشته دچار خونریزی گوارشی شدهاند. همچنین بیماران مبتلا به کمخونی فقر آهن مقاوم به درمان، افرادی که دچار کاهش پلاکت با منشأ نامشخص هستند، و کسانی که سابقه خانوادگی سرطان معده در بستگان درجه یک دارند، باید به طور فعال از نظر وجود این عفونت بررسی شوند.
افزون بر این، در بیمارانی که قرار است به مدت طولانی از داروهای ضد التهاب غیر استروئیدی یا آسپرین استفاده کنند، شناسایی و درمان هلیکوباکتر پیلوری میتواند خطر بروز زخم و عوارض گوارشی را به طور معناداری کاهش دهد. این رویکرد، نمونهای از پزشکی پیشگیرانه مبتنی بر شواهد است که هدف آن کاهش عوارض جدی پیش از وقوع آنهاست.
آیا هلیکوباکتر پیلوری همیشه یک عامل بیماریزا است؟
در سالهای اخیر، نگاه علمی به هلیکوباکتر پیلوری پیچیدهتر از گذشته شده است. اگرچه نقش این باکتری در بروز زخمهای گوارشی و سرطان معده به طور قطعی اثبات شده، برخی پژوهشها نشان دادهاند که حضور آن ممکن است با کاهش خطر برخی بیماریها، از جمله رفلاکس شدید مری یا آسم آلرژیک، همراه باشد. این یافتهها باعث شکلگیری بحثی علمی درباره «همزیستی» در برابر «پاتولوژی» شده است.
با این حال، اجماع پزشکی همچنان بر این نکته تأکید دارد که در افراد پرخطر یا دارای علائم بالینی، سود درمان و ریشهکنی باکتری به مراتب بیشتر از خطرات احتمالی آن است. بنابراین تصمیمگیری درباره درمان، باید فرد محور و بر اساس شرایط بالینی، سن، سابقه بیماری و عوامل خطر هر فرد انجام شود، نه صرفاً بر مبنای وجود یا عدم وجود باکتری.
هلیکوباکتر پیلوری و خطر واقعی سرطان معده؛ واقعبینی به جای هراس
اگرچه هلیکوباکتر پیلوری به عنوان عامل سرطانزای قطعی شناخته میشود، اما باید تأکید کرد که تنها درصد محدودی از افراد آلوده در نهایت به سرطان معده مبتلا میشوند. مسیر تبدیل عفونت به سرطان، فرآیندی طولانی، چند مرحلهای و وابسته به عوامل متعدد است؛ از جمله مدت زمان عفونت، ویژگیهای ژنتیکی میزبان، سویه باکتری، رژیم غذایی، مصرف دخانیات و شرایط محیطی.
این نکته از اهمیت بالایی برخوردار است، زیرا از یکسو بر ضرورت تشخیص و درمان هدفمند تأکید میکند و از سوی دیگر مانع ایجاد ترس غیر ضروری در میان افراد بدون علامت یا کم خطر میشود. رویکرد علمی صحیح، نه نادیده گرفتن خطر، بلکه مدیریت آگاهانه و مبتنی بر شواهد آن است.
مواجهه مسئولانه با این باکتری، بیش از هر چیز، نیازمند ترکیب دانش پزشکی، سیاستهای بهداشت عمومی و آگاهی فردی است